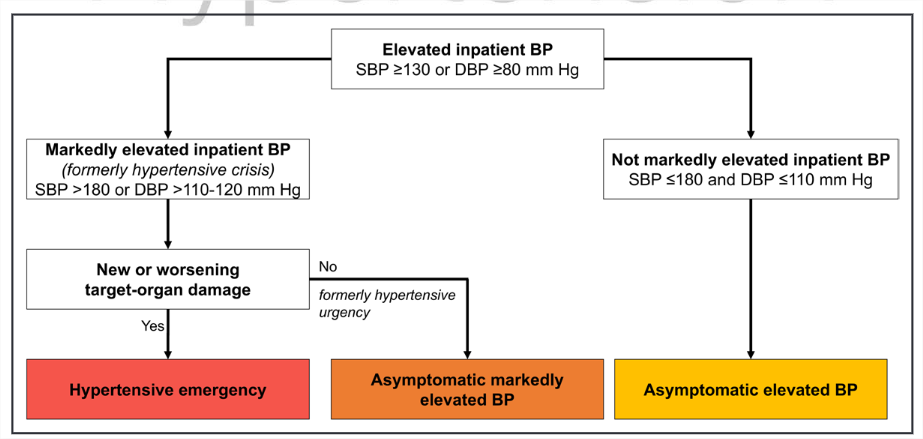
- Emergencia hipertensiva: BP ≥180/110–120 mm Hg con daño agudo a órganos.
- BP elevada asintomática: BP ≥130/80 mm Hg sin daño agudo a órganos.
- BP elevada marcada asintomática: BP ≥180/110–120 mm Hg sin daño agudo a órganos.
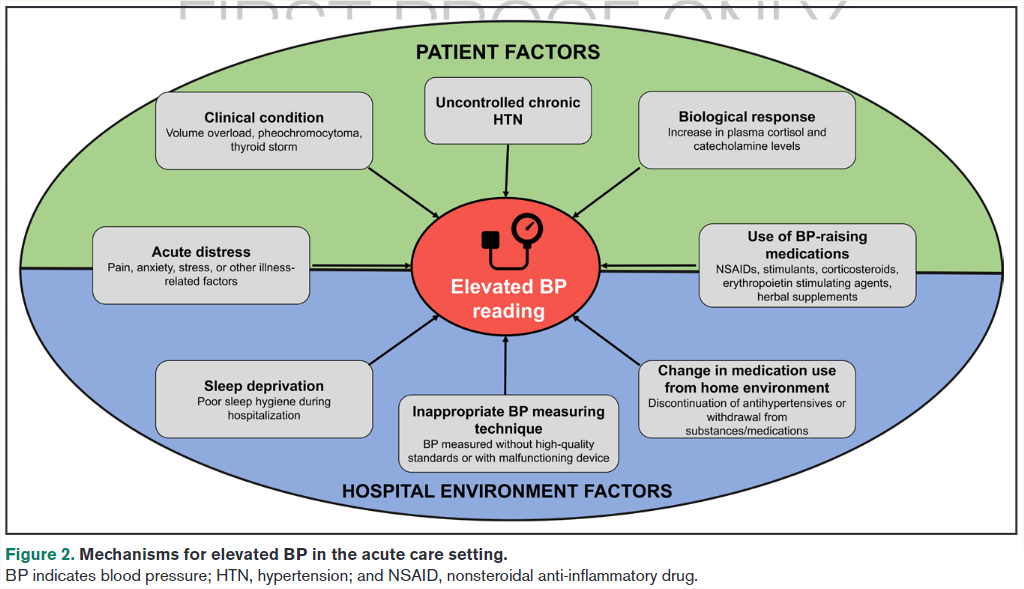
Mecanismos para la Presión Arterial Elevada en el Entorno de Atención de emergencia
- Dolor
- Ansiedad y estrés
- Sueño interrumpido
- Condiciones agudas
- Medicación intravenosa (líquidos en exceso)
- Medicamentos que aumentan la PA (AINE, corticosteroides, estimulantes)
- Interrupción de medicación antihipertensiva
- Tamaño incorrecto del manguito
- Posición del paciente (supino, sentado)
- Variabilidad en la técnica de medición
- Factores situacionales (ansiedad al ser despertado para la medición)
- Feocromocitoma
- Síndrome de abstinencia
- Disfunción del sistema nervioso autónomo
Estrategias Generales de Manejo:
- La mayoría de los pacientes con PA elevada asintomática no requieren tratamiento inmediato.
- Evitar el uso de órdenes PRN para medicamentos antihipertensivos en la ausencia de emergencia hipertensiva.
- Evaluar y corregir factores contribuyentes antes de considerar intervenciones farmacológicas.
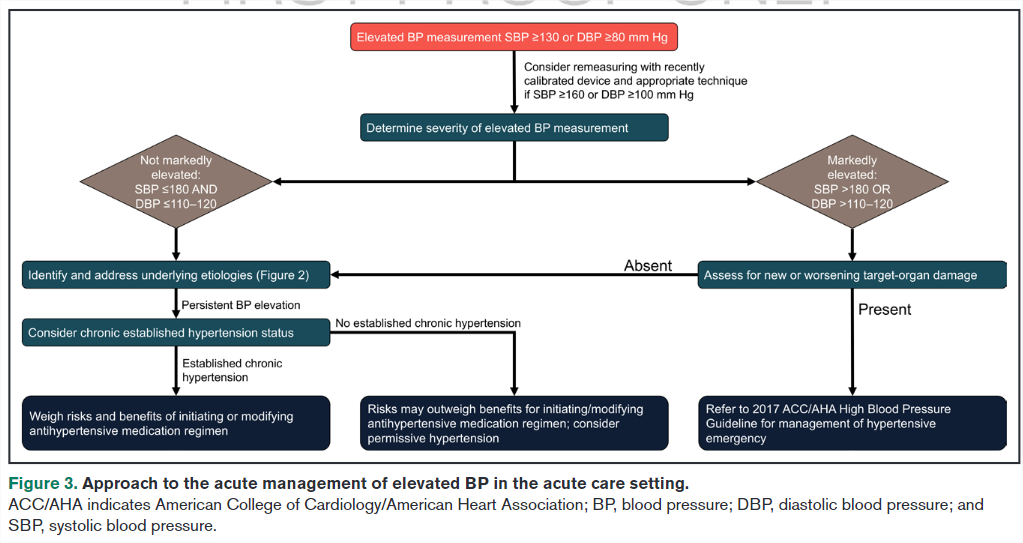
¿La evidencia respalda alguna situación para tratar la PA elevada asintomática en pacientes hospitalizados?
Aunque la mayoría de los pacientes pueden no requerir tratamiento para la PA elevada asintomática en pacientes hospitalizados, es plausible que el beneficio supere el riesgo en ciertos grupos. Específicamente, las mejores prácticas para pacientes con lecturas persistentes de PA marcadamente elevadas en pacientes hospitalizados (es decir, PAS/PAD >180/110-120 mm Hg) que tienen antecedentes de PA elevadas en pacientes ambulatorios pueden incluir iniciar o intensificar la medicación antihipertensiva durante su ingreso. Además, puede ser razonable iniciar o intensificar los medicamentos antihipertensivos en aquellos con PA persistentemente alta o PA persistentemente no controlada, así como en aquellos con alto riesgo de ECV o con antecedentes de ella. Es importante considerar que la presión arterial de un paciente puede tardar varios días o semanas en adaptarse a un cambio de medicación. Por lo tanto, es poco probable que una hospitalización típica sea suficiente para evaluar completamente el efecto de un solo cambio de medicación, y se necesita un seguimiento ambulatorio estrecho. Además, el motivo de la hospitalización puede afectar las decisiones sobre el tratamiento. Para los pacientes con hipertensión resistente, una hospitalización por ECV podría ser un momento ideal para un estudio más completo de las causas secundarias durante su ingreso. Sin embargo, para los pacientes hospitalizados por afecciones no relacionadas con la hipertensión, un período de enfermedad aguda puede ser un momento menos óptimo para intervenir porque las prioridades del paciente pueden centrarse en la enfermedad aguda y su fisiología y no en la situación inicial. Reconocemos que, aunque las Guías de práctica clínica sobre hipertensión de 2017 definen los objetivos de tratamiento para las emergencias hipertensivas, los objetivos del tratamiento para la PA elevada asintomática no son tan sencillos. Si se toma la decisión de iniciar medicación antihipertensiva para pacientes hospitalizados con PA elevada asintomática, es prudente utilizar las pautas de las actuales Guías de práctica clínica de hipertensión de 2017. En resumen, el estado actual de la evidencia sugiere que el tratamiento de la PA elevada hospitalaria asintomática generalmente debe ser la excepción, no la regla. Se necesitan estudios futuros para aclarar más si existe un beneficio clínico para los pacientes con hipertensión marcadamente elevada sin evidencia de daño a órganos diana nuevo o que empeora. Hasta entonces, adoptar un enfoque cauteloso y centrado en el paciente podría ser la estrategia más prudente. Si se toma la decisión de comenzar con medicación antihipertensiva, es razonable utilizar las Guías de práctica clínica de hipertensión de 2017 para guiar el régimen inicial en el entorno de cuidados intensivos.
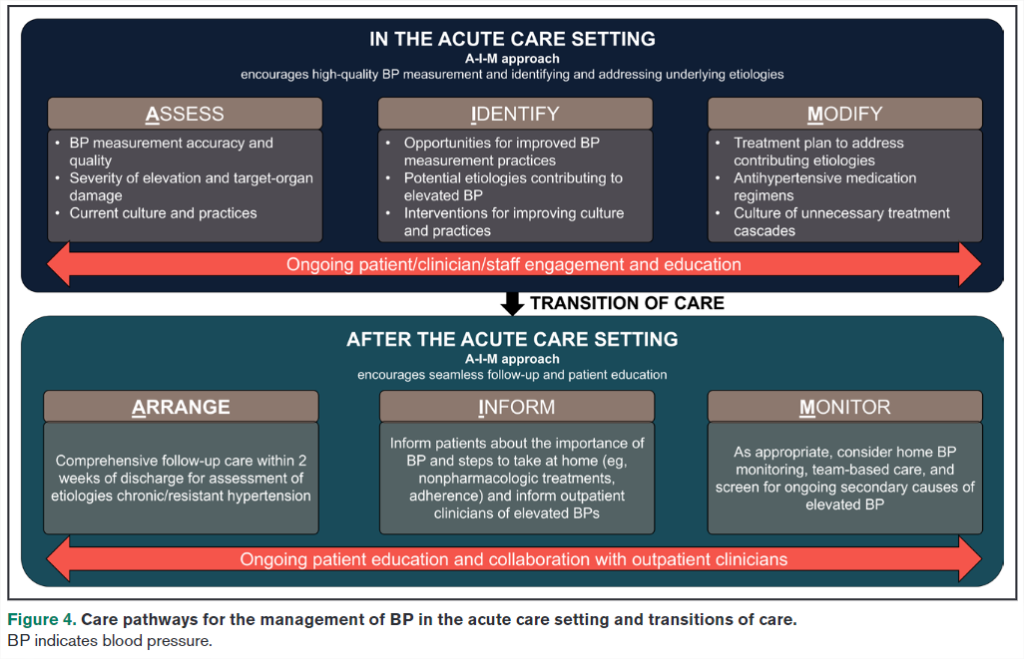
Acrónimos A-I-M para el Manejo en el Entorno de Atención Aguda
- Manejo Inicial (A-I-M):
- Assess (Evaluar): Evaluar la PA y la presencia de daño a órganos.
- Identify (Identificar): Identificar las causas subyacentes y corregirlas.
- Modify (Modificar): Modificar el tratamiento según sea necesario basándose en la evaluación inicial.
- Planificación del Alta y Transición de Cuidado (A-I-M):
- Arrange (Organizar): Organizar el seguimiento y la transición de cuidado.
- Inform (Informar): Informar al paciente y a los cuidadores sobre el plan de manejo y la importancia de la adherencia al tratamiento.
- Monitor (Monitorear): Monitorear la PA y el estado del paciente después del alta para asegurar un control adecuado.
Optimización de las Transiciones del Cuidado
La optimización de las transiciones de cuidado es crucial para garantizar la continuidad y efectividad del manejo de la presión arterial elevada en pacientes hospitalizados. A continuación se presentan estrategias clave para lograrlo:
- Planificación del Alta:
- Revisión y Ajuste de la Medicación:
- Revisar el régimen completo de medicación antihipertensiva del paciente antes del alta.
- Mantener el régimen de medicación antihipertensiva previo a la hospitalización y evitar la intensificación al alta, a menos que sea absolutamente necesario.
- Educación al Paciente:
- Informar al paciente y a sus cuidadores sobre cualquier cambio en la medicación y la importancia de la adherencia al tratamiento.
- Proporcionar instrucciones claras sobre el manejo de la PA en el hogar y la importancia del monitoreo continuo.
- Revisión y Ajuste de la Medicación:
- Coordinación del Seguimiento:
- Cita de Seguimiento:
- Organizar una cita de seguimiento con el médico de atención primaria del paciente o un miembro del equipo clínico antes del alta.
- Si no es posible una cita a corto plazo, considerar la derivación a otro miembro del equipo de atención, como un gestor de casos.
- Enfoque de Cuidado Basado en el Equipo:
- Adoptar un enfoque de cuidado basado en el equipo para la hipertensión, que ha demostrado ser más efectivo que el cuidado habitual para controlar la PA.
- Asegurar una comunicación coherente y continua entre los proveedores de atención médica en diferentes entornos.
- Cita de Seguimiento:
- Monitoreo en el Hogar:
- Dispositivos Validados:
- Recomendar el uso de dispositivos de monitoreo de PA validados para el hogar.
- El sitio web validatebp.com tiene una lista de monitores de PA para el hogar validados.
- Educación sobre el Monitoreo:
- Educar al paciente sobre la correcta técnica de medición de la PA en el hogar y la importancia de registrar las lecturas de manera regular.
- Dispositivos Validados:
- Reducción de Disparidades de Salud:
- Acceso a Cuidado Primario:
- Abordar las disparidades en el acceso al cuidado primario, especialmente para grupos desfavorecidos que pueden enfrentar una mayor carga de hipertensión y complicaciones cardiovasculares severas.
- Intervenciones Focalizadas en la Equidad:
- Implementar intervenciones centradas en la equidad para mejorar el manejo de la PA en poblaciones subatendidas.
- Acceso a Cuidado Primario:
- Apoyo Continuo:
- Programas de Asistencia:
- Utilizar programas de asistencia a pacientes ofrecidos por compañías farmacéuticas y iniciativas de salud comunitarias para hacer que los medicamentos antihipertensivos sean más accesibles y asequibles.
- Educación y Recursos:
- Proporcionar educación continua y recursos para apoyar la autogestión de la hipertensión y promover modificaciones en el estilo de vida.
- Programas de Asistencia:
https://www.ahajournals.org/doi/epdf/10.1161/HYP.0000000000000238

