Resumen del artículo: Embolic Strokes of Undetermined Source: A Clinical Consensus Statement of the ESC Council on Stroke, the European Association of Cardiovascular Imaging, and the European Heart Rhythm Association of the ESC
Introducción: Los accidentes cerebrovasculares embólicos de fuente no determinada (ESUS) representan uno de cada seis casos de accidentes cerebrovasculares isquémicos. Se definen como accidentes cerebrovasculares isquémicos cuya causa no se puede identificar claramente a pesar de una evaluación diagnóstica completa, que normalmente identificaría condiciones como la fibrilación auricular (FA) o la placa aterosclerótica con estenosis de alto grado. El concepto de ESUS fue introducido en 2014 para proporcionar una definición explícita y criterios diagnósticos que facilitaran la investigación clínica y su adopción en la práctica clínica.
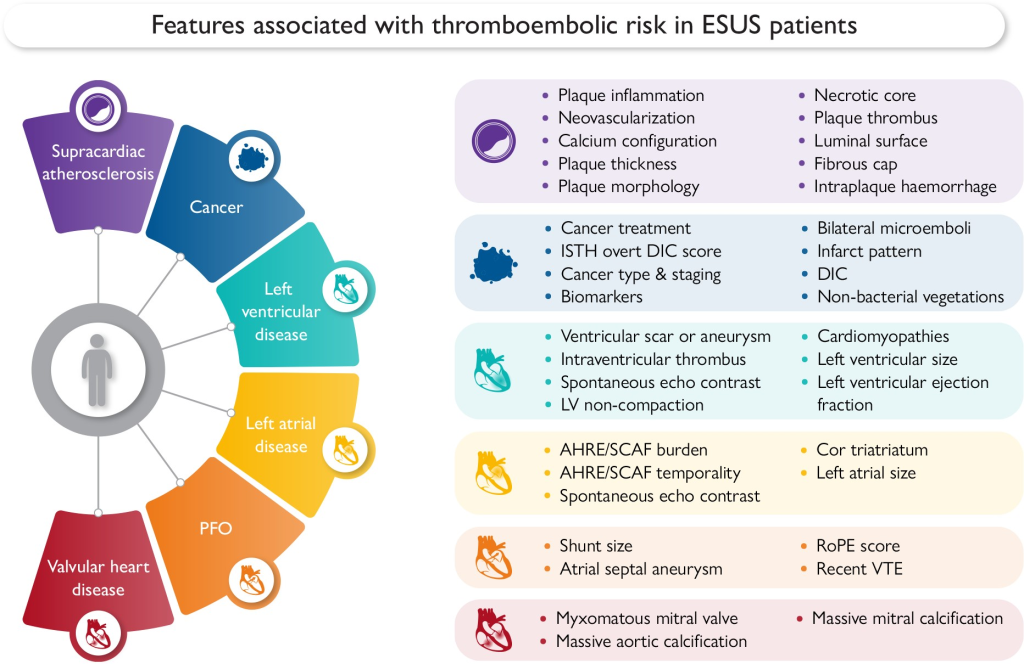
Evaluación del riesgo tromboembólico global: En pacientes con ESUS, identificar la fuente embólica específica puede ser difícil debido a la coexistencia de múltiples fuentes tromboembólicas potenciales. Esto requiere una evaluación multidimensional del riesgo tromboembólico global, considerando los riesgos individuales asociados con todas las patologías presentes, independientemente de si se consideran causalmente relacionadas con el ESUS o no.
Fuentes potenciales de embolia:
- Aterosclerosis Supracardiaca: La estenosis carotídea es un factor clave para evaluar la relación causal entre el proceso aterosclerótico y un evento isquémico, así como para predecir el riesgo de accidente cerebrovascular o ataque isquémico transitorio (TIA). Características específicas de la placa, como la hemorragia intraplaca (IPH), el grosor de la placa y la morfología de la superficie luminal, se asocian con el riesgo de eventos isquémicos, independientemente del grado de estenosis.
- Foramen Oval Permeable (PFO) y otros Cortocircuitos Derecha-Izquierda: El PFO se ha asociado consistentemente con accidentes cerebrovasculares isquémicos en pacientes sin otra etiología identificable. Los ensayos han demostrado que el cierre percutáneo del PFO puede reducir el riesgo de accidentes cerebrovasculares recurrentes, especialmente en pacientes jóvenes con características anatómicas específicas del PFO.
- Enfermedades del Atrio Izquierdo (LA): La presencia de trombos en el LA o en su apéndice, el tamaño significativo del LA y la cardiomiopatía atrial son factores de alto riesgo. La evaluación de estas características se realiza a través de técnicas de imagen avanzadas como la ecocardiografía y la resonancia magnética.
- Enfermedades del Ventrículo Izquierdo (LV): La disfunción sistólica del LV, las cicatrices grandes o aneurismas del LV post-infarto, y la cardiomiopatía por amiloidosis aumentan el riesgo de eventos embólicos. La anticoagulación oral se recomienda en pacientes con LV no compacto y eventos embólicos previos.
- Enfermedades Valvulares del Corazón: Las válvulas cardiacas redundantes (como en la enfermedad de Barlow) y las calcificaciones masivas de las válvulas mitral y aórtica son fuentes potenciales de embolia. Estas condiciones se asocian con un mayor riesgo de eventos embólicos y requieren evaluación y manejo específicos.
- Cáncer: Los pacientes con cáncer tienen un riesgo elevado de accidentes cerebrovasculares embólicos debido a procesos hipercoagulables y embolias tumorales. Las características fenotípicas de los accidentes cerebrovasculares relacionados con el cáncer incluyen marcadores de coagulación elevados y un patrón de infarto embólico en múltiples territorios cerebrales.
Evaluación y manejo de ESUS: La complejidad del ESUS requiere una evaluación diagnóstica personalizada basada en características específicas del paciente, biomarcadores, y técnicas de imagen avanzadas. Las estrategias de prevención secundaria deben optimizarse para reducir el riesgo de recurrencia de accidentes cerebrovasculares y otros eventos cardiovasculares. La anticoagulación oral no ha demostrado ser beneficiosa en todos los pacientes con ESUS, lo que sugiere la necesidad de enfoques preventivos más específicos y dirigidos.
Implicaciones para la práctica clínica y la investigación: La alta prevalencia de ESUS y el riesgo considerable de recurrencia de accidentes cerebrovasculares subrayan la importancia de optimizar las estrategias preventivas. Se necesita más investigación para identificar subgrupos de pacientes con ESUS que puedan beneficiarse de tratamientos específicos, como la anticoagulación, la terapia antitrombótica intensiva y las intervenciones quirúrgicas. Las futuras investigaciones deben centrarse en ensayos clínicos que evalúen estrategias preventivas personalizadas para diferentes poblaciones de pacientes con ESUS.
Perspectivas futuras y brechas en el conocimiento: Es necesario obtener más evidencia para optimizar la prevención secundaria en ESUS. Las futuras investigaciones deben centrarse en ensayos que evalúen tratamientos antitrombóticos intensivos, terapias de reducción de lípidos y antiinflamatorias, así como intervenciones quirúrgicas en pacientes con características específicas. También es crucial determinar el beneficio de la anticoagulación en subgrupos de pacientes con FA subclínica o episodios de alta frecuencia auricular.
Conclusión: El concepto de ESUS sigue siendo crucial para la investigación y la práctica clínica. Identificar y manejar eficazmente las múltiples fuentes embólicas potenciales en pacientes con ESUS puede mejorar los resultados clínicos y prevenir la recurrencia de accidentes cerebrovasculares. Las futuras investigaciones deben centrarse en ensayos clínicos que evalúen estrategias preventivas personalizadas, optimizando así las estrategias de prevención secundaria en esta población de pacientes.
Este resumen proporciona una visión integral sobre la complejidad de los accidentes cerebrovasculares embólicos de fuente no determinada y las recomendaciones para su evaluación y manejo clínico. Aborda los puntos principales del artículo, destacando la necesidad de enfoques preventivos personalizados y la importancia de investigaciones futuras para mejorar los resultados en pacientes con ESUS.